骨量・骨質の低下による骨の脆弱化
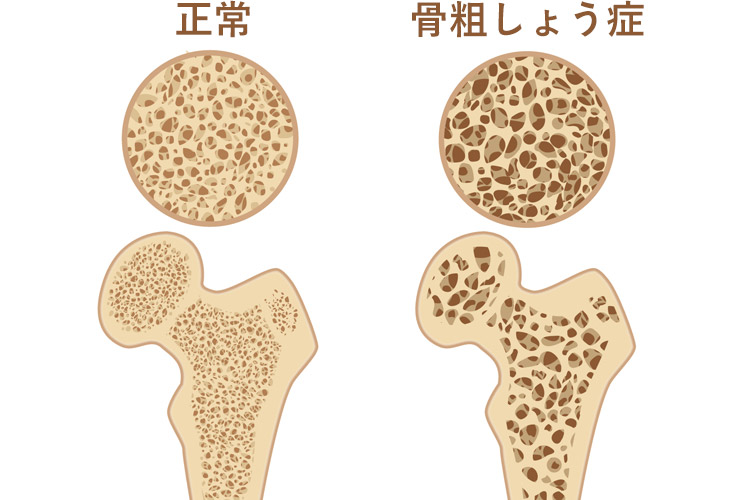
何らかの原因があって骨密度(単位面積当たりの骨量。骨量とは骨の中に含まれるとされるカルシウム等のミネラルの量)が低下することにより骨がもろくなり、骨折しやすくなる病気のことを骨粗しょう症といいます。
骨粗しょう症は大きく二つのタイプに分類されます。
骨粗しょう症の大半は原発性骨粗しょう症に分類され、主に閉経や加齢などによって引き起こされます。
骨は皮膚などの他の身体の臓器と同じように新陳代謝を繰り返しています。
古い骨は破骨細胞によって破壊(骨吸収)され、骨芽細胞によって新しい骨が形成(骨形成)されています。骨吸収と骨形成は一定のバランスに保たれていますが、女性が閉経を迎え女性ホルモンが減少すると、ホルモンバランスの崩れにより骨吸収が優位となることで骨がもろくなり骨折しやすくなります(閉経後骨粗しょう症)。
また性別に関係なく、加齢によりカルシウムやビタミンDが欠乏したり、骨吸収と骨形成のバランスが崩れることでも骨折しやすくなります(老人性骨粗しょう症)。
そのほか、無理なダイエットによる栄養不足で引き起こされる骨粗しょう症などがあります。
続発性骨粗しょう症は病気や薬の影響がきっかけとなって発症するタイプです。糖尿病や甲状腺機能亢進症(バセドウ病 等)などの内分泌疾患、慢性腎臓病、先天性の骨疾患、関節リウマチなどの疾患が原因となります。また、合成グルココルチコイド(ステロイド薬)は強力な抗炎症作用と免疫抑制作用を有し、自己免疫疾患や移植拒絶反応など多くの疾患の治療に用いられますが、骨粗しょう症を生じる原因として知られており、グルココルチコイド誘発性骨粗しょう症として重要視されています。
骨粗しょう症により骨折しやすい部位として、背骨、手首、肩、股関節などが挙げられます。
背骨や股関節などの荷重部位を骨折すると、歩行機能が著明に悪化することにより寝たきりになるリスクが上がります。荷物を持っただけ、尻もちをついただけ、転んで手を突いただけ、更には自身の身体の重みに耐えられなくなり何も誘因がなくても容易に骨折を起こすようになります。いったん骨粗しょう症性の骨折が生じると、次から次へと骨折が連鎖して起こることが知られているため、骨折の治療だけではなく骨粗しょう症の治療を継続することが重要です。
骨量の低下によって何かしらの自覚症状が現れることはありません。
初回の骨折を起こす前に骨密度検査を受け、早期診断、早期治療を開始することをお勧めします。
検査について
診断をつけるために用いられるのが骨密度検査です。これは単位面積当たりの骨量を測定するもので、DXA法(Dual Energy X-ray Absorptiometry)やMD法(Micro Densitometry)、超音波法などの種類があります。DXA法では2種類の微量なX線を照射し骨密度を測定します。DXA法で普及しているのは簡便な前腕を測定する機器ですが、「骨粗鬆症の予防と治療ガイドライン」では腰椎と大腿骨近位部を測定することが推奨されています。当院では「骨粗鬆症の予防と治療ガイドライン」で推奨されているDXA法による腰椎と大腿骨近位部の検査を採用しております。
骨密度検査の結果、YAM値(20~44歳の若年成⼈平均値骨密度との比較)が70%未満であれば骨粗しょう症と診断されます。YAM値が正常でも、X線撮影にて腰椎や大腿骨の脆弱性骨折を認めると骨粗しょう症と診断されます。
骨粗鬆症の状態やタイプを判断し、適切な治療薬を選択するため、血液検査も行います。
治療について
骨の生活習慣病とも呼ばれる病気なので、まずは生活習慣を見直します。とくに大事なのが食事と運動です。食事面に関してはカルシウムをはじめ、カルシウムの吸収を促進させるビタミンD、カルシウムを骨に沈着させやすくするビタミンKなどを多く含む食品を摂取します。また骨はある程度の負荷をかけないと骨量が減少し、脆弱化するので運動も必要です。内容としてはウォーキング等の中等度の有酸素運動を1日30分以上行うようにしてください。また高齢な方は転倒予防のための筋力増強トレーニングや体幹を鍛える訓練なども必要です。
骨粗しょう症と診断された方へは、ガイドラインにそって薬物療法をお勧めします。用いられる薬剤は骨吸収を抑制する薬(ビスホスホネート、SERM、デノスマブ 等)、骨形成を促進する薬(副甲状腺ホルモン製剤、ロモソズマブ 等)、骨代謝を調整する薬(活性型ビタミンD3、ビタミンK2 等)などです。
骨密度、骨強度、骨代謝マーカーの値、骨折の状態から医師が総合的に判断し、適切な治療薬を推奨させていただきます。
